COVID-19 팬데믹 기간 구급 시스템의 스트레스 및 회복탄력성 분석
Copyright ⓒ 2026 The Digital Contents Society
This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-CommercialLicense(http://creativecommons.org/licenses/by-nc/3.0/) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.

초록
본 연구는 COVID-19 팬데믹 기간 동안 한국 구급 시스템의 스트레스와 회복탄력성을 시계열 분석으로 규명하였다. 5개년(2019~2023년) 전국 구급 데이터를 분석한 결과, 오미크론 대유행 시기 현장 체류시간이 2019년 대비 약 1.9배(7.26분 → 13.8분) 급증하며 시스템 과부하가 확인되었다. 지연 원인을 분석한 결과, 병원 선정 소요시간의 폭증이 지연의 핵심 원인으로 규명되었다. 이러한 시스템의 총체적 지연은 환자를 병원으로 이송하지 못한 미이송 비율을 2019년 29.3%에서 2022년 38.1%로 유의미하게 급증시키는 결과를 초래했다. 특히, 부산, 서울 등 인구 밀집 지역에 구급 시스템 스트레스가 압도적으로 집중되는 양상을 보였다. 엔데믹 이후 시스템은 최고 정점에서 회복되었으나 팬데믹 이전 수준으로는 복귀하지 못해 불완전한 회복탄력성을 보였다. 본 연구는 구급 시스템 스트레스의 핵심 원인이 병원 병목현상에 있음을 입증하고, 향후 감염병 위기 대비 정책 수립의 실증적 토대를 제시한다.
Abstract
In this study, the stress and resilience of South Korea’s emergency medical services (EMS) system during the COVID-19 pandemic was empirically analyzed using nationwide data from 2019 to 2023. During the Omicron peak, the on-scene time surged 1.9-fold, from 7.26 to 13.8 min, with prolonged hospital selection identified as the critical driver of delays. This systemic strain led to a significant increase in nontransport rates, from 29.3% in 2019 to 38.1% in 2022, with stress heavily concentrated in densely populated cities such as Seoul and Busan. In the post-peak transition, the system exhibited incomplete resilience, failing to recover to pre-pandemic baselines. The study concludes that hospital bottlenecks are the core cause of EMS system stress, thereby providing an empirical foundation for future infectious disease crisis policies.
Keywords:
Emergency Medical Services, COVID-19, Resilience, Hospital Bottleneck, Time-Series Analysis키워드:
구급 시스템, 회복탄력성, 병원 병목현상, 시계열 분석Ⅰ. 서 론
2019년 12월 중국 우한에서 시작된 COVID-19는 불과 수개월 만에 전 세계로 확산되며 인류 역사상 유례없는 보건의료 위기를 초래하였다. 세계보건기구(WHO)는 2020년 3월 11일 팬데믹을 선언하였고, 이후 약 3년간 전 세계 보건의료 시스템은 전례 없는 도전에 직면하였다. 특히 응급의료 체계의 최전선에 있는 구급 시스템은 급증하는 감염 환자와 중증 환자를 신속하게 이송해야 하는 막중한 책임을 부담하게 되었다.
한국의 119 구급 시스템은 팬데믹 기간 동안 감염병 확산 방지와 응급환자 이송이라는 이중의 임무를 수행해야 했다. 구급대원들은 방호복 착용, 감염 환자 분류, 음압 구급차 운용 등 추가적인 감염 관리 절차를 준수해야 했으며, 이는 필연적으로 구급 활동의 소요 시간을 증가시켰다. 더욱이 2020년 대구에서 하루 최대 741명의 신규 확진자가 발생하며 병원 병상 부족이 심각한 문제로 대두되었고[1], 2021년 11월에는 서울 수도권 중환자실 병상 가동률이 80%에 육박하며 응급실 포화 상황이 발생하였다[2]. 이러한 병원 병상 부족과 응급실 포화 상황은 환자 이송 병원을 선정하는 과정을 극도로 어렵게 만들었으며, 구급 시스템 전반에 심각한 부하를 가하며 시스템의 대응 능력을 한계 상황까지 몰아갔다.
이에 국제적으로 COVID-19 팬데믹이 구급 시스템에 미친 영향을 규명한 다수의 선행연구들이 보고되었다. 일본 오카야마에서 수행된 연구는 팬데믹 영향이 비교적 적은 지역에서도 총 병원 전 처치 시간이 2019년 32.2분에서 2020년 33.8분으로 유의미하게 증가했음을 보고하였고, 특히 반응시간(8.7분→9.3분)과 현장 체류시간(13.5분→14.4분)의 증가가 주요 원인으로 확인되었다[3]. 한국에서도 팬데믹으로 인한 응급실 이용 패턴의 변화를 분석한 연구가 있었으나, 주로 응급실 방문 건수와 환자 중증도 변화에 초점을 맞추었다[4].
구급 시스템의 지연은 전 세계적으로 광범위하게 관찰되었다. 덴마크 코펜하겐에서는 신고 접수 대기 시간이 평상시 2분에서 12분(평균)으로 급증했으며, 일부 신고는 2시간 이상 대기해야 하는 상황까지 발생하였다[5]. 미국에서는 팬데믹 기간 구급 출동 건수가 28.7% 감소한 반면, 이송이 필요한 중증 사례 비율(93.8%→95.3%)과 사망률(1.6%→1.9%)은 오히려 증가하였다. 이는 환자들이 구급 시스템 이용을 지연시킴으로써 중증도가 악화되었을 가능성을 시사하였다[6].
구급 지연의 주요 원인으로는 방호복 착용과 감염 여부 확인 등 추가적인 안전 절차, 병원 병상 부족으로 인한 이송 병원 선정의 어려움, 그리고 인력 부족 등이 복합적으로 작용한 것으로 보고되었다[7]. 특히 심정지 환자를 대상으로 한 일본의 연구는 팬데믹 기간 동안 신고 접수부터 현장 도착까지의 시간과 환자를 앰뷸런스에 태운 후 현장 출발까지의 시간이 모두 연장되었으며, 이는 병원 입원 요청 증가와 밀접한 관련이 있음을 규명하였다[7].
그러나 기존 연구들은 팬데믹 초기 등 특정 시점의 단기 분석에 그쳤으며, 팬데믹 전 주기에 걸친 시스템의 스트레스 및 회복탄력성 변화를 시계열적으로 추적한 연구는 여전히 미흡한 실정이다. 또한 보건의료 시스템의 회복탄력성 연구는 주로 개념적 틀을 제시하거나 정성적 분석에 치중해 왔으며[8],[9], 구급 시스템의 회복탄력성을 정량적으로 측정하고 실증한 연구는 찾아보기 어렵다. 즉, 팬데믹의 충격이 구급 시스템의 어느 단계에서 가장 심각하게 나타났는지, 지역별로 어떤 차이가 있었는지, 그리고 엔데믹 선언 이후 시스템이 팬데믹 이전 수준으로 회복되었는지에 대한 체계적인 분석이 필요하다.
이러한 문제의식에서 출발하여 본 연구는 COVID-19 팬데믹 기간 동안 한국 구급 시스템이 경험한 스트레스의 실태를 시계열적으로 규명하고, 시스템의 회복탄력성을 평가하는 것을 목적으로 한다. 구체적으로 본 연구는 다음과 같은 연구 질문에 답하고자 한다. 첫째, 팬데믹은 구급 시스템의 대응 속도에 어떤 영향을 미쳤는가? 둘째, 현장 체류시간 지연의 주요 원인은 무엇인가? 셋째, 팬데믹 스트레스는 지역별로 어떤 차이를 보였는가? 넷째, 시스템의 지연이 환자를 병원으로 이송하지 못한 미이송 비율에 어떤 영향을 미쳤는가? 다섯째, 엔데믹 이후 구급 시스템은 팬데믹 이전 수준으로 회복되었는가?
이를 위해 본 연구는 소방청에서 제공하는 전국 구급 현황 원천 데이터를 활용하여 2019년 1월부터 2023년 12월까지 5개년의 데이터를 분석하였다. 반응시간, 현장 체류시간, 병원 선정 소요시간 등의 핵심 지표를 시계열적으로 추적하고, 팬데믹 이전-정점기-엔데믹 시기를 비교함으로써 시스템의 스트레스 양상과 회복 과정을 실증적으로 규명하고자 하였다.
Ⅱ. 이론적 고찰
2-1 구급 시스템의 성과 지표와 측정
구급 시스템(Emergency Medical Services, EMS)의 성과를 평가하는 것은 시스템의 효율성과 환자 치료의 질을 보장하기 위해 필수적이다. 전통적으로 구급 시스템의 성과는 반응시간을 중심으로 측정되어 왔으나, 최근에는 보다 다차원적인 평가 체계의 필요성이 제기되고 있다[10].
반응시간은 구급 시스템의 가장 기본적이고 널리 사용되는 성과 지표로, 119 신고 접수 시각부터 구급대가 현장에 도착하기까지 걸린 시간을 의미한다. 이는 객관적으로 측정 가능하고 대중과 정책 입안자들이 쉽게 이해할 수 있다는 장점이 있다[11]. 반응시간은 특히 심정지나 중증 외상 등 시간에 민감한 응급 상황에서 환자의 생존율과 직접적인 관련이 있는 것으로 알려져 왔다. 그러나 Al-Shaqsi(2010)는 반응시간과 환자 예후 간의 상관관계가 아직 명확히 입증되지 않았으며, 반응시간만을 단독 지표로 사용하는 것은 한계가 있다고 지적하였다[11]. 실제로 대부분의 구급 출동은 10분 이내의 반응시간을 필요로 하지 않으며, 반응시간에만 집중하는 것은 구급 시스템의 비용을 증가시키고 구급차 사고 위험을 높일 수 있다.
현장 체류시간은 구급대가 현장에 도착한 시각부터 현장을 출발한 시각까지 머무른 총 시간으로, 환자 평가, 응급처치, 이송 병원 선정 등의 활동을 포괄한다. 이 지표는 구급대의 현장 활동 효율성과 병원 수용 능력을 동시에 반영하는 중요한 성과 지표이다. 특히 팬데믹과 같은 위기 상황에서는 방호복 착용, 감염 여부 확인, 병원 병상 부족으로 인한 이송 병원 선정 지연 등이 현장 체류시간을 연장시키는 주요 요인으로 작용한다[3],[7].
현장 체류시간은 다시 세부 단계로 분해될 수 있다. 환자 접촉 소요시간은 현장 도착 후 실제 환자와 접촉하기까지 걸린 시간으로, 현장 접근성과 안전 절차 준수 등을 반영한다. 병원 선정 소요시간은 환자 접촉 후 응급처치 및 이송병원을 선정하여 현장을 출발하기까지의 시간으로, 병원 시스템의 수용 능력과 직접적으로 연관된다. 이러한 세부 지표의 분석은 시스템 지연의 구체적인 원인을 파악하는 데 중요한 역할을 한다.
총 병원 전 처치 시간(Total Prehospital Time)은 신고 접수부터 환자가 병원에 도착하기까지의 전체 시간을 의미하며, 반응시간, 현장 체류시간, 이송시간을 모두 포함하는 포괄적 지표이다[3]. 이 지표는 구급 시스템의 전체적인 성과를 종합적으로 평가할 수 있다는 장점이 있다.
최근 16개 국제 구급의료 단체들은 “반응시간을 넘어서: 구급 시스템 성과 지표에 관한 공동 성명”을 발표하며, 반응시간 외에도 임상적 효과성, 안전성, 환자 만족도, 형평성, 효율성 등 다차원적 지표를 통해 구급 시스템을 평가해야 한다고 권고하였다[10]. 이는 단순히 “얼마나 빨리 도착했는가”를 넘어 “얼마나 안전하고 효과적인 치료를 제공했는가”를 평가하는 것이 중요함을 시사한다.
그럼에도 불구하고 시간 기반 지표들은 여전히 구급 시스템의 성과를 측정하는 핵심 도구로 활용되고 있다. 특히 팬데믹과 같은 대규모 보건의료 위기 상황에서는 이러한 시간 지표의 변화가 시스템이 받는 스트레스의 정도를 직접적으로 보여주는 민감한 지표가 될 수 있다. 반응시간과 현장 체류시간의 급격한 증가는 구급 시스템이 과부하 상태에 있음을 나타내며, 이는 결국 환자 치료의 질 저하와 생존율 감소로 이어질 수 있다. 따라서 본 연구에서는 반응시간, 현장 체류시간 및 그 세부 요인들을 핵심 분석 지표로 활용하여 COVID-19 팬데믹이 한국 구급 시스템에 미친 스트레스를 정량적으로 측정하고자 한다.
2-2 팬데믹이 구급 시스템에 미친 영향
COVID-19 팬데믹은 전 세계 구급 시스템에 전례 없는 충격을 가하며, 시스템의 모든 단계에서 심각한 지연과 과부하를 초래하였다. 선행연구들은 팬데믹이 구급 시스템에 미친 영향을 크게 세 가지 측면으로 규명하고 있다: (1) 구급 출동 및 대응 시간의 지연, (2) 병원 수용 능력 부족으로 인한 병목현상, (3) 구급대원의 감염 위험과 인력 부족.
첫째, 구급 출동 및 대응 시간의 전반적인 지연이 광범위하게 관찰되었다. 일본 오카야마 연구에서는 팬데믹 영향이 비교적 적은 지역에서도 총 병원 전 처치 시간이 2019년 32.2분에서 2020년 33.8분으로 유의미하게 증가하였으며, 특히 반응시간(8.7분→9.3분)과 현장 체류시간(13.5분→14.4분)이 모두 연장되었다[3]. 한국에서도 유사한 양상이 관찰되었는데, COVID-19 발생 규모가 증가함에 따라 구급 시스템의 시간 지표가 악화되는 추세가 확인되었다[12].
이러한 지연의 주요 원인으로는 추가적인 감염 관리 절차가 지적될 수 있다. 구급대원들은 출동 전 환자의 감염 여부를 확인하고, 현장에서 방호복을 착용해야 했으며, 이는 반응시간과 환자 접촉 소요시간을 모두 증가시켰다[8]. 심정지 환자를 대상으로 한 일본 연구는 팬데믹 기간 동안 신고 접수부터 현장 도착까지의 시간과 환자를 앰뷸런스에 태운 후 현장 출발까지의 시간이 모두 연장되었음을 보고하였다[7].
둘째, 병원 수용 능력의 한계로 인한 병목현상이 구급 시스템 지연의 가장 결정적인 원인으로 작용하였다. 팬데믹 기간 동안 병원들은 중환자실 병상 부족, 의료진 부족, 격리 병실 부족 등으로 인해 구급 환자 수용을 거부하거나 지연시키는 경우가 빈번하게 발생하였다[12]. 이른바 "앰뷸런스 오프로드 지연(Ambulance Offload Delay, AOD)" 현상은 구급대가 환자를 병원에 이송한 후에도 응급실 과밀로 인해 환자를 인계하지 못하고 대기해야 하는 상황을 의미하며, 이는 팬데믹 기간 동안 급격히 악화되었다[12],[13].
한국의 경우, 2020년 대구에서 하루 최대 741명의 신규 확진자가 발생하며 병원 병상 부족이 심각한 문제로 대두되었고[1], 2021년 11월 서울 수도권에서는 중환자실 병상 가동률이 80%에 육박하며 구급 환자 이송이 극도로 어려워졌다[2]. 국내 연구에 따르면, 발열 증상이 있는 환자는 의료진의 평가와 무관하게 응급실 입원이 거부되는 경우가 많았으며, 이는 구급 시스템의 현장 체류시간을 극적으로 연장시키는 요인으로 작용하였다[12].
국제적으로도 유사한 현상이 보고되었다. 덴마크 코펜하겐에서는 신고 접수 대기 시간이 평상시 2분에서 12분(평균)으로 급증하였고, 일부 신고는 2시간 이상 대기해야 하는 상황이 발생하였다[5]. 미국 여러 지역에서는 병원 병상 부족으로 인해 환자를 수백 마일 떨어진 병원으로 이송해야 하는 사례가 발생하였으며, 이는 앰뷸런스의 가용성을 더욱 감소시켰다[14]. 특히 농촌 지역의 경우 장거리 이송으로 인해 앰뷸런스가 장시간 운행 불가 상태에 놓이며 시스템 전체의 대응 능력이 저하되었다[14].
셋째, 구급대원의 높은 감염률과 이에 따른 인력 부족이 시스템의 부담을 가중시켰다. 선행연구에 따르면 구급대원의 COVID-19 감염률은 일반 인구의 3배에 달하는 3.0%~19.3% 수준으로 보고되었으며[15], 이는 모든 최초 대응자 중 가장 높은 사망률을 기록하였다[16]. 감염된 인력의 격리와 자가격리로 인한 인력 부족은 출동 가능한 구급차 수를 감소시켰으며, 이는 반응시간 지연의 직접적인 원인이 되었다[5].
또한 구급대원들은 극심한 정신적 스트레스에 노출되었다. 팬데믹 이전부터 구급대원의 자살률은 일반 인구의 2배 이상이었으나, 팬데믹 초기 몇 개월 동안 뉴욕시에서만 3명의 구급대원이 자살하는 등 정신건강 문제가 더욱 악화되었다[5]. 저임금, 열악한 근무 조건, 팬데믹으로 인한 추가적인 업무 부담과 감염 공포 등이 복합적으로 작용하여 많은 구급대원들이 이직을 고려하거나 실제로 구급 분야를 떠나는 결과를 초래하였다[17].
2-3 보건의료 시스템의 회복탄력성
회복탄력성은 보건의료 시스템이 위기 상황에서 어떻게 대응하고 회복하는지를 이해하는 핵심 개념으로, 특히 COVID-19 팬데믹 이후 학계와 정책 분야에서 주목받고 있다. 그러나 보건의료 시스템에 회복탄력성 개념을 적용하는 것은 비교적 최근의 일이며, 아직 보편적으로 합의된 정의는 존재하지 않는다[8]. 회복탄력성은 원래 재난 위험 감소 분야의 핵심 개념이었으나, 2011년 세계보건총회(World Health Assembly)의 결의안 이후 보건의료 시스템 분야에 도입되기 시작하였다[18]. 이후 2014~2016년 서아프리카 에볼라 발병으로 인한 과도한 사망률과 보건의료 서비스 중단을 경험하면서 본격적으로 확산되었다[9].
대부분의 연구들은 보건의료 시스템 회복탄력성을 "충격에 노출되었을 때 핵심 기능을 유지하면서 흡수, 적응, 변형할 수 있는 보건의료 기관 및 행위자들의 역량"으로 정의한다[8],[19]. 즉, 회복탄력성 있는 보건의료 시스템은 위기 상황에서도 핵심 기능과 구조를 유지하며, 지역사회의 지속적이고 급성적인 의료 수요를 충족할 수 있어야 한다[20]. OECD(2023)는 보건의료 시스템 회복탄력성을 "팬데믹, 기후변화, 지정학적 분쟁, 사이버 위협 등의 충격을 사전에 예측하고, 흡수하며, 회복하고, 적응하는 능력"으로 정의하였다[21]. 이 정의는 단순히 충격으로부터 회복하는 것을 넘어, 사전 예측과 적응을 통해 미래의 위기에 더 강건해지는 변혁적 역량을 강조한다.
Haldane 등(2021)은 28개국의 COVID-19 대응 경험을 분석하여 효과적인 보건의료 시스템 회복탄력성의 핵심 요소를 규명하였다[8]. 이들은 지역사회 참여를 중심에 두고, 거버넌스와 재정, 보건의료 인력, 의약품 및 의료기술, 공중보건 기능, 의료서비스 전달을 주요 구성 요소로 제시하였다. 특히 COVID-19 팬데믹은 보건의료 시스템이 충격에 노출되었을 때 세 가지 주요 취약점을 드러냈다[21]. 첫째, 많은 보건의료 시스템이 팬데믹 이전부터 준비 부족, 인력 부족, 투자 부족 상태였다. 둘째, 팬데믹 정점 시기에도 예방 조치에 대한 지출은 총 보건의료 지출의 약 5%에 불과하여 사전 예방적 접근이 취약했다. 셋째, 22개 OECD 국가 중 12개국에서 보건의료 시스템에 대한 신뢰가 감소하여 사회적 회복탄력성이 약화되었다.
회복탄력성은 단일한 상태가 아니라 여러 단계를 거치는 동적 과정으로 이해되어야 한다. 첫 번째 단계인 흡수는 시스템이 충격을 받았을 때 핵심 기능을 유지하면서 영향을 완충하는 능력을 의미한다. 이는 충분한 예비 자원(병상, 인력, 장비 등)과 유연한 운영 체계를 필요로 한다. 두 번째 단계인 적응은 시스템이 변화하는 환경에 맞춰 운영 방식을 조정하는 능력이다. COVID-19 팬데믹 기간 동안 많은 국가들이 원격의료 도입, 병상 재배치, 임시 의료시설 구축 등을 통해 적응력을 발휘하였다[22]. 세 번째 단계인 변형은 위기를 계기로 시스템 자체를 근본적으로 재구성하여 미래의 유사한 충격에 더 강건해지는 능력이다[23]. 그러나 대부분의 연구는 흡수와 적응에 초점을 맞추고 있으며, 변형 단계에 대한 논의는 상대적으로 부족하다. 이는 보건의료 시스템이 위기 이전 상태로 단순히 복귀하는 것을 회복탄력성으로 간주하는 경향 때문이다.
이러한 개념적 확장에도 불구하고, 보건의료 시스템 회복탄력성을 실제 지표로 측정하는 것은 여전히 중요한 과제로 남아 있다. 또한 회복탄력성의 정의가 명확하지 않고, 측정 가능한 지표가 부족하며, 실제로 회복탄력성을 구축하기 위한 구체적 전략이 불분명하다는 비판이 제기되어 왔다[24]. WHO는 2023년 보건의료 시스템 회복탄력성을 측정하고 모니터링하기 위한 지표 패키지를 개발하였으나, 이러한 지표들이 다양한 맥락에서 얼마나 실용적이고 유효한지에 대한 검증은 여전히 진행 중이다. 특히 고소득 국가와 중저소득 국가 간 자원과 우선순위의 차이로 인해 단일한 측정 도구를 개발하는 것은 쉽지 않다[25].
최근 연구들은 보건의료 시스템이 위기 이후 완전히 이전 상태로 복귀하지 못하고 새로운 정상(new normal)에 정착하는 경향을 보고하고 있다. 이는 위기가 시스템에 구조적 변화를 야기하며, 단순한 회복보다는 적응과 재구성이 일어남을 의미한다. 이러한 불완전한 회복은 부정적으로만 해석될 필요는 없다. 오히려 위기를 통해 시스템이 학습하고 개선될 기회를 얻었다면, 새로운 기준선이 이전보다 더 강건할 수 있다. 그러나 만약 시스템이 위기의 여파로 인해 만성적 스트레스 상태에 놓이게 되었다면, 이는 미래의 충격에 더 취약해진 것을 의미할 수 있다.
본 연구는 이러한 회복탄력성 개념을 구급 시스템에 적용하여 팬데믹 이후 한국 구급 시스템이 어느 정도 회복되었는지, 그리고 회복되지 못한 부분은 무엇인지를 정량적으로 측정하고자 한다. 이를 통해 구급 시스템의 회복탄력성을 실증적으로 평가하고, 향후 유사한 위기에 대비하기 위한 정책적 시사점을 도출할 것이다.
Ⅲ. 연구 방법
3-1 분석 자료
본 연구는 COVID-19 팬데믹이 구급 시스템에 미친 영향을 시계열적으로 분석하기 위해 소방청 ‘소방안전 빅데이터 플랫폼’에서 제공하는 전국 구급 현황 원천 데이터를 활용하였다.
분석 기간은 팬데믹 이전 시점을 포함하는 2019년 1월 1일부터 엔데믹이 선언된 이후인 2023년 12월 31일까지 총 5개년의 데이터를 대상으로 하였다.
해당 자료는 119 신고 접수부터 출동, 현장 도착, 환자 접촉, 현장 출발에 이르는 구급 활동의 전 과정을 상세히 포함하고 있다. 본 연구에서는 이 중 팬데믹 스트레스 및 회복탄력성 측정과 직접적으로 관련된 신고 및 출동 시간 변수, 환자 이송 결과 변수, 지역 변수(시도, 시군구)를 핵심 분석 자료로 활용하였다.
3-2 변수의 조작적 정의
본 연구는 팬데믹으로 인한 구급 시스템의 스트레스를 구급 활동 소요 시간의 지연으로 측정하였다. 이를 위해 원천 데이터의 시간 변수(신고, 현장도착, 환자접촉, 현장출발)를 R 프로그램을 이용해 재가공하여 다음과 같이 5개의 핵심 분석 변수를 생성 및 정의하였다.
① 반응시간
- • 정의: 119 신고 접수 시각부터 구급대가 현장에 도착하기까지 걸린 시간(분)
- • 계산: (현장 도착 시간-신고 시간)
- • 측정 지표: 시스템의 기본적인 대응 속도
② 현장 체류시간
- • 정의: 구급대가 현장에 도착한 시각부터 현장을 출발한 시각까지 현장에서 머무른 총 시간(분)
- • 계산: (현장 출발 시간-현장 도착 시간)
- • 측정 지표: 핵심 스트레스 지표로, 팬데믹으로 인한 방호복 착용, 환자 중증도 분류, 병원 선정 및 이송 대기 등으로 발생한 총체적인 지연
③ 환자 접촉 소요시간
- • 정의: 구급대가 현장 도착 후 실제 환자와 접촉하기까지 걸린 시간(분)
- • 계산: (환자 접촉 시간-현장 도착 시간)
- • 측정 지표: 현장 접근성, 감염관리 절차(방호복 착용 등) 준수로 인한 지연을 반영하는 지표
④ 병원 선정 소요시간
- • 정의: 환자 접촉 후 응급처치 및 이송병원을 선정하여 현장을 출발하기까지 걸린 시간(분)
- • 계산: (현장 출발 시간 - 환자 접촉 시간)
- • 측정 지표: 병상 부족, 응급실 포화 등 병원 수용 병목현상으로 인한 지연을 측정하는 핵심 지표
⑤ 미이송 비율
- • 정의: 구급대가 출동했으나 환자를 병원으로 이송하지 못한 비율
- • 계산: (미이송 건수 / 전체 출동 건수) × 100
- • 측정 지표: 시스템 지연이 실제 환자 이송 결과에 미친 영향을 평가하는 지표
Ⅳ. 분석 결과
4-1 구급 시스템 스트레스 시계열 분석
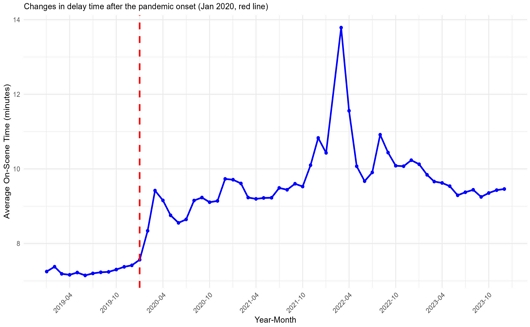
그림 1은 2019년부터 2023년까지 5년간의 월별 평균 현장 체류시간의 변화 추이를 보여주고 있으며, COVID-19 팬데믹이 구급 시스템에 가한 스트레스를 명확하게 보여준다.
첫째, 팬데믹 이전의 구급 시스템은 안정적이었다. 2019년 월평균 현장 체류시간은 평균 7.26분 수준에서 큰 변동 없이 안정적인 상태를 유지했다.
둘째, 팬데믹은 시스템에 즉각적이고 심각한 지연을 유발했다. 2020년 1월을 기점으로 현장 체류시간은 급격히 증가하기 시작했으며, 특히 오미크론 변이가 대유행했던 2022년 3월에 13.8분으로 최고 정점을 기록했다. 이는 팬데믹 이전인 2019년 평균(7.26분) 대비 약 1.9배(89.8%)에 달하는 수치로, 구급 시스템이 전례 없는 과부하 상태에 있었음을 시사한다.
셋째, 시스템은 불완전한 회복탄력성을 보였다. 최고 정점 이후 현장 체류시간은 점차 감소하여 안정화되는 추세를 보였다. 하지만 2023년(엔데믹)의 연평균 현장 체류시간은 9.53분으로, 최고 정점(13.8분)에서는 회복되었으나 팬데믹 이전의 기준선(7.26분)으로는 완전히 회복되지 못했다. 이는 팬데믹이 구급 시스템의 운영 부담을 구조적으로 증가시키는 뉴노멀을 야기했을 가능성을 보여준다.
4-2 현장 체류시간 지연 요인 분석
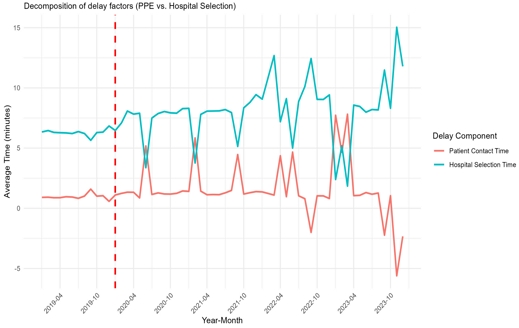
평균 현장 체류시간의 급증 원인을 파악하기 위해 현장 체류시간을 두 가지 하위 요인으로 분해하여 분석하였다.
첫 번째 요인은 ‘환자 접촉 소요시간’으로, 구급대가 현장에 도착한 후 방호복 착용 등을 포함해 실제 환자와 접촉하기까지 걸린 시간을 의미한다. 두 번째 요인은 ‘병원 선정 소요시간’으로, 환자 접촉 후 응급처치 및 이송병원을 선정하여 현장을 출발하기까지 소요된 시간을 나타낸다. 그림 2는 이 두 요인의 월별 평균 변화를 보여준다.
분석 결과, 팬데믹으로 인한 현장 지연의 결정적 원인은 병원 선정 소요시간의 폭증에 있었다. 환자 접촉 소요시간은 2022년 3월에도 평균 1.10분에 그쳤으나, 병원 선정 소요시간은 같은 시기 평균 12.7분까지 치솟았다.
이는 팬데믹의 충격이 구급대원의 현장 준비보다는 병원 시스템의 병상 포화로 인한 병원 병목현상이 구급 시스템 전체의 지연을 야기했음을 보여준다.
4-3 구급 시스템 스트레스의 공간적 편차
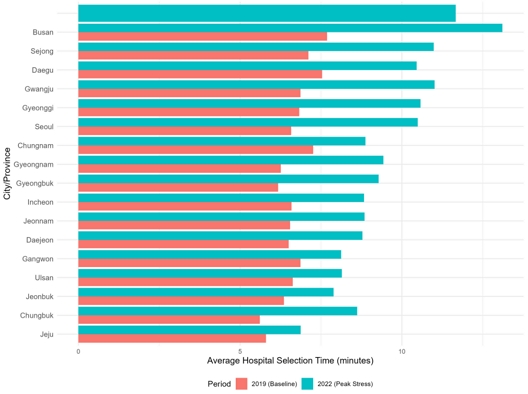
팬데믹으로 인한 구급 시스템의 과부하는 전국적으로 동일하게 발생하지 않았다. 4-2에서 규명된 핵심 지연 요인인 ‘병원 선정 소요시간’을 기준으로 17개 시도별 스트레스 수준을 비교한 결과, 지역별 의료자원 및 확진자 발생 규모에 따라 심각한 공간적 편차가 존재하였다.
그림 3은 팬데믹 이전(2019년)과 팬데믹 정점기(2022년)의 시도별 평균 병원 선정 소요시간을 비교한 결과이다. 2019년의 시스템은 지역 간 편차 없이 안정적이었다. 팬데믹 이전 시기 17개 시도 모두 평균 5~7분 내외의 안정적인 병원 선정 시간을 보였다.
반면, 팬데믹 스트레스는 특정 광역시에 압도적으로 집중되는 양극화 양상을 보였다. 2022년 정점기에 부산은 평균 병원 선정 소요시간이 12.8분까지 급증하여 전국에서 가장 극심한 스트레스를 경험했다. 또한 서울(10.4분), 경기(10.4분), 대구(10.5분), 세종(10.5분) 등 주요 인구 밀집 지역 역시 10분을 초과하는 심각한 지연을 보였다.
이에 비해, 제주특별자치도는 2019년 5.1분에서 2022년 6.2분으로 소폭 증가하는 데 그쳐, 타 시도와 극명한 대비를 보였다. 이는 팬데믹의 충격이 전국의 구급 시스템에 균일하게 가해진 것이 아니라, 수도권 및 주요 광역시의 병상 포화가 임계치에 달하며 해당 지역의 구급 시스템이 사실상 '국지적 마비' 상태에 가까운 스트레스를 경험했음을 시사한다.
즉, 구급 시스템의 과부하는 전국적 현상이기보다 특정 지역의 의료 시스템 수용력 붕괴가 구급 지연으로 전이된 공간적 문제였음을 보여준다.
4-4 구급 시스템의 기본 대응 속도 분석
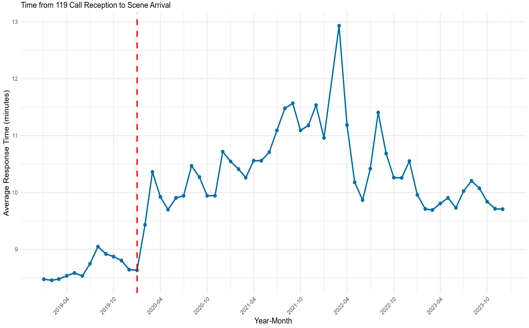
팬데믹의 충격이 구급 시스템의 어느 단계에서 발생했는지 명확히 분리하고자, 반응시간(신고~현장도착)의 변화를 분석하였다. 그림 4는 2019년부터 2023년까지 5년간의 월별 평균 반응시간 변화를 보여준다. 분석 결과, 반응시간은 현장 체류시간(그림 1)과 마찬가지로 팬데믹으로 인해 심각한 스트레스를 받은 것으로 나타났다.
우선, 시스템의 기본 대응 속도는 팬데믹과 함께 즉각적으로 악화되었다. 2019년 평균 약 8.7분 수준에서 안정적이던 반응시간은 2020년 1월(팬데믹 시작) 직후 10.4분까지 급격히 증가했다.
반응시간 지연 역시 오미크론 대유행 시기에 최고조에 달했다. 2022년 3월, 평균 반응시간은 13.0분에 육박하며 최고 정점을 기록했으며, 이는 팬데믹 이전(8.7분) 대비 약 1.5배(49.4%) 증가한 수치이다.
또한, 반응시간은 불완전한 회복탄력성을 보였다. 2023년 평균 반응시간은 약 9.7분 수준으로, 최고 정점에서는 회복되었다. 그러나 2019년의 기준선으로는 복귀하지 못하고 새로운 뉴노멀에 정착한 모습을 보였다.
이러한 결과는 핵심적인 발견을 시사한다. COVID-19 팬데믹의 충격은 구급 시스템의 현장 도착 이후 단계(4-2의 병원 선정 지연)뿐만 아니라, 현장 도착 이전 단계(4-4의 반응시간 지연) 모두에서 발생했다. 즉, 병원 병목현상뿐만 아니라 폭증한 신고 건수, 출동 자원 부족, 또는 신고 접수 및 출동 지령 단계의 과부하가 구급 시스템의 가장 기본적인 대응 속도마저 둔화시켰음을 증명한다.
4-5 구급 시스템 스트레스가 이송 결과에 미친 영향
지금까지의 분석은 팬데믹으로 인해 구급 시스템의 반응시간과 현장 체류시간(병원 선정)이 모두 전례 없이 지연되었음을 증명했다. 본 섹션에서는 이러한 시스템의 전방위적 지연이 실제 환자의 이송 결과에 어떤 영향을 미쳤는지 분석한다.
가설은 앞서 확인된 병원 병목현상으로 인해 구급대가 현장에 도착했음에도 환자를 병원으로 이송하지 못하는 ‘미이송’ 사례가 증가했을 것이라는 점이다.
이를 검증하기 위해 3-1에서 정의한 ‘환자 이송 결과 변수’를 활용하여, 전체 환자 발생 건(소방활동/결측치 제외) 대비 미이송 건수의 비율을 팬데믹 이전(2019)과 정점기(2022) 간에 비교하였다.
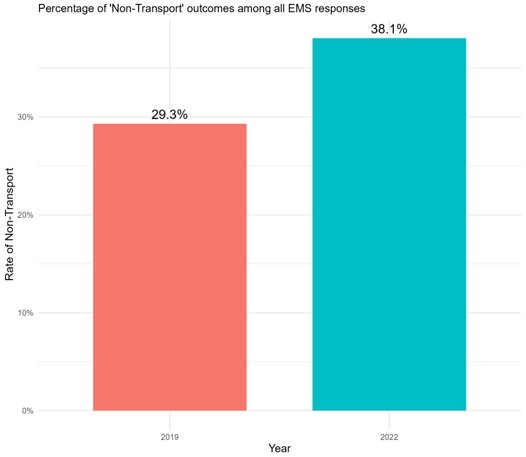
그림 5는 2019년 대비 2022년의 미이송 비율 변화를 보여준다. 분석 결과, 팬데믹 정점기에 미이송 비율은 유의미하게 증가했다.
2019년에는 전체 구급 출동 중 29.3%만이 미이송으로 처리되었으나, 병원 선정 소요시간이 최고조에 달했던 2022년에는 미이송 비율이 38.1%까지 급증하였다. 이 8.8%p의 차이는 카이제곱 검정 결과 통계적으로 매우 유의미한 것으로 나타났다(χ2 = 31,540, df = 1, p < 0.001).
이는 시스템의 총체적인 지연(반응시간 및 병원 선정 시간)이 결국 환자가 제때 병원으로 이송되지 못하는 구체적인 부정적 결과로 이어졌음을 실증적으로 입증한다. 미이송 비율의 급증은 병원 수용 거부 또는 병상 부족 등의 병목현상이 팬데믹 기간 동안 구급 활동의 실질적인 결과를 악화시킨 주요 원인 중 하나임을 간접적으로 시사한다.
Ⅴ. 결 론
5-1 주요 연구 결과
본 연구는 COVID-19 팬데믹 기간 동안 한국 구급 시스템이 경험한 스트레스의 실태를 시계열적으로 규명하고, 시스템의 회복탄력성을 평가하였다. 전국 구급 현황 원천 데이터를 활용하여 5개년 자료를 분석 결과, 다음과 같은 주요 시사점을 도출할 수 있었다.
첫째, 팬데믹은 구급 시스템에 즉각적이고 심각한 스트레스를 가했다. 현장 체류시간은 팬데믹 이전 2019년 평균 7.26분에서 오미크론 대유행 시기인 2022년 3월 13.8분으로 최고조에 달하며, 약 1.9배 급증하였다. 반응시간 역시 2019년 평균 8.7분에서 2022년 3월 13.0분으로 약 1.5배 증가하여 시스템 전반에 걸친 과부하 상태를 보였다.
둘째, 현장 체류시간 지연의 결정적 원인은 병원 병상 부족으로 인한 병원 선정 소요시간의 폭증이었다. 팬데믹 정점기인 2022년 3월, 환자 접촉 소요시간은 평균 1.10분에 그친 반면, 병원 선정 소요시간은 12.7분까지 치솟았다. 이는 구급대원의 현장 준비 절차보다는 병원 시스템의 수용력 한계가 구급 시스템 전체 지연의 핵심 원인임을 실증적으로 입증한다.
셋째, 팬데믹 스트레스는 전국적으로 균일하게 발생하지 않았으며, 심각한 공간적 편차를 보였다. 2022년 정점기, 부산, 서울, 경기, 대구 등 인구 밀집 지역은 병원 선정 소요시간이 10분을 초과하며 극심한 스트레스를 경험하였다. 반면, 제주는 상대적으로 안정적이었다. 이는 구급 시스템 과부하가 특정 지역 의료 시스템의 수용력 붕괴와 밀접하게 연관되어 있음을 시사한다.
넷째, 시스템 지연은 환자 이송 결과에 직접적인 부정적 영향을 미쳤다. 미이송 비율은 2019년 29.3%에서 2022년 38.1%로 8.8%p 급증하였으며, 이 차이는 통계적으로 매우 유의미한 것으로 확인되었다. 이는 병원 병목현상이 단순히 시간 지연에 그치지 않고, 환자가 제때 병원으로 이송되지 못하는 실질적 문제로 이어졌음을 보여준다.
다섯째, 구급 시스템은 불완전한 회복탄력성을 보였다. 2023년(엔데믹) 현장 체류시간은 9.53분, 반응시간은 9.7분으로 최고 정점에서는 회복되었으나, 팬데믹 이전 기준선(각각 7.26분, 8.7분)으로는 완전히 복귀하지 못했다. 이는 팬데믹이 구급 시스템에 구조적 변화를 야기하여 새로운 뉴노멀을 형성했을 가능성을 시사한다.
5-2 논의 및 제언
본 연구는 COVID-19 팬데믹의 발생부터 엔데믹 전환까지의 전 주기를 포괄하여 구급 시스템의 변화를 실증한 시계열 연구로서 중요한 학술적 의의를 지닌다. 기존 선행연구들이 팬데믹 초기 또는 특정 시점에 국한된 단기 분석에 머물렀던 것과 달리, 본 연구는 2019년부터 2023년까지 5개년 전국 데이터를 활용하여 팬데믹 이전-정점기-엔데믹 시기의 변화를 종합적으로 추적하였다. 특히 현장 체류시간을 환자 접촉 소요시간과 병원 선정 소요시간으로 분해하여 지연의 구체적 원인을 규명함으로써, 팬데믹 스트레스의 핵심이 병원 시스템의 병목현상에 있음을 실증적으로 입증하였다. 또한 회복탄력성 개념을 정량적으로 측정하여 시스템이 완전히 회복되지 못하고 새로운 뉴노멀에 정착했음을 규명한 점은 보건의료 시스템 회복탄력성 연구에 새로운 시사점을 제공한다.
연구 결과를 바탕으로 향후 감염병 대유행 상황에 대비한 구급 시스템 강화를 위해 다음과 같은 정책적 제언을 제시한다. 첫째, 병원 병상 확보 및 응급실 수용력 강화가 최우선 과제이다. 구급 지연의 결정적 원인이 병원 선정 소요시간의 폭증이었음을 고려할 때, 팬데믹 대응 계획에서 구급-병원 연계 시스템의 원활한 작동을 보장하는 방안이 핵심적으로 포함되어야 한다. 둘째, 지역별 의료자원 배분의 형평성을 제고해야 한다. 부산, 서울, 경기, 대구 등 인구 밀집 지역에서의 극심한 스트레스 집중 현상은 해당 지역 의료 시스템의 취약성을 방증한다. 광역 단위 응급의료 자원 공유 체계를 구축하고, 위기 상황 시 환자를 인접 지역으로 분산 이송할 수 있는 광역 구급 네트워크를 사전에 마련해야 한다. 셋째, 구급 시스템의 탄력적 운영 체계를 구축해야 한다. 위기 상황 시 신속하게 투입 가능한 예비 인력 풀을 확보하고, 경증 환자에 대한 전화 상담 및 비이송 프로토콜을 적극 활용하여 중증 환자에게 자원을 집중할 수 있도록 해야 한다. 넷째, 실시간 병상 정보 공유 시스템을 고도화하고, 구급대원이 현장에서 신속하게 이송 가능한 병원을 파악할 수 있도록 ICT 기반 의사결정 지원 도구를 개발해야 한다. 다섯째, 엔데믹 이후에도 시스템이 팬데믹 이전 수준으로 완전히 회복되지 못한 점은 구급 시스템의 구조적 개선 필요성을 시사한다.
아울러 본 연구는 다음과 같은 한계를 지니며, 이는 향후 연구를 통해 보완될 필요가 있다. 첫째, 시간 지표를 중심으로 구급 시스템의 스트레스를 측정하였으나, 환자 예후나 생존율 등 임상적 결과와의 직접적 연관성은 분석하지 못하였다. 둘째, 미이송 비율 증가의 구체적 원인을 분류하는 변수가 데이터에 명시적으로 포함되어 있지 않아 미이송 사유별 통계 분석을 심층적으로 수행하지 못하였다. 셋째, 2023년까지의 데이터만을 포함하여 엔데믹 이후 장기적 회복 추세를 충분히 관찰하지 못하였다. 넷째, 한국의 구급 시스템만을 대상으로 하였으므로 연구 결과의 일반화에는 한계가 있다.
COVID-19 팬데믹은 국내 구급 시스템에 전례 없는 스트레스를 가했으며, 시스템은 엔데믹 선언 이후에도 완전히 회복되지 못하고 새로운 뉴노멀에 정착하였다. 본 연구는 5개년 전국 데이터를 통해 이러한 현상을 실증적으로 규명하고, 지연의 핵심 원인이 병원 시스템의 병목현상에 있음을 밝혔다. 팬데믹은 끝났지만, 우리는 언제든 다시 유사한 보건의료 위기에 직면할 수 있다. 구급 시스템은 응급의료의 최전선이자 지역사회의 마지막 안전망이다. 이 시스템이 위기 상황에서도 안정적으로 작동할 수 있도록 지금부터 준비해야 한다. 본 연구가 그러한 준비의 출발점이 되기를 기대한다.
Acknowledgments
이 논문은 충남연구원의 지원을 받아 수행된 연구입니다.
References
-
S.-W. Kim, K. S. Lee, K. Kim, J. J. Lee, and J.-Y. Kim, “A Brief Telephone Severity Scoring System and Therapeutic Living Centers Solved Acute Hospital-Bed Shortage during the COVID-19 Outbreak in Daegu, Korea,“ Journal of Korean Medical Science, Vol. 35, No. 15, pp. 1-6, 2020.
[https://doi.org/10.3346/jkms.2020.35.e152]

- The Korea Herald. Seoul Hospitals Overwhelmed, but Korea Committed to Staying Open [Internet]. Available: https://www.koreaherald.com/article/2726717, .
-
K. Ageta, H. Naito, T. Yorifuji, T. Obara, T. Nojima, T. Yamada, ... and A. Nakao, “Delay in Emergency Medical Service Transportation Responsiveness during the COVID-19 Pandemic in a Minimally Affected Region,” Acta Medica Okayama, Vol. 74, No. 6, pp. 513-520, 2020.
[https://doi.org/10.18926/AMO/61210]

-
H. Chang, M. W. Kang, and S. H. Paek, “Impact of the COVID-19 Pandemic on Emergency Department Utilization Patterns in South Korea: A Retrospective Observational Study,” Medicine, Vol. 101, No. 8, 2022.
[https://doi.org/10.1097/MD.0000000000029009]

-
A. Al Amiry and B. J. Maguire, “Emergency Medical Services (EMS) Calls During COVID-19: Early Lessons Learned for Systems Planning (A Narrative Review)” Open Access Emergency Medicine, Vol. 13, pp. 407-414, 2021.
[https://doi.org/10.2147/OAEM.S324568]

-
M. Shalom, B. Boggust, M. C. Rogerson 4th, L. A. Myers, S. J. Huang, and R. G. McCoy, “Impact of COVID-19 on Emergency Medical Services Utilization and Severity in the U.S. Upper Midwest,” PLoS One, Vol. 19, No. 10, 2024.
[https://doi.org/10.1371/journal.pone.0299608]

-
A. Nakamura and M. Odo, “Assessing the Effect of a Pandemic on Emergency Medical Service Response Times and Interventions for Out-of-Hospital Cardiac Arrest,” Cureus, Vol. 16, No. 12, 2024.
[https://doi.org/10.7759/cureus.75736]

-
V. Haldane, C. De Foo, S. M. Abdalla, A.-S. Jung, M. Tan, S. Wu, ... and H. Legido-Quigley, “Health Systems Resilience in Managing the COVID-19 Pandemic: Lessons from 28 Countries,” Nature Medicine, Vol. 27, No. 6, pp. 964-980, 2021.
[https://doi.org/10.1038/s41591-021-01381-y]

-
M. E. Kruk, M. Myers, S. T. Varpilah, and B. T. Dahn, “What Is a Resilient Health System? Lessons from Ebola,” The Lancet, Vol. 385, No. 9980, pp. 1910-1912, 2015.
[https://doi.org/10.1016/S0140-6736(15)60755-3]

-
D. F. Kupas, M. Zavadsky, B. Burton, C. Decker, R. Dunne, P. Dworsky, ... and K. Wire, “Joint Position Statement on EMS Performance Measures Beyond Response Times,” Prehospital Emergency Care, Vol. 28, No. 8, pp. 1068-1069, 2024.
[https://doi.org/10.1080/10903127.2024.2375739]

-
S. Z. K. Al-Shaqsi, “Response Time as a Sole Performance Indicator in EMS: Pitfalls and Solutions,” Open Access Emergency Medicine, Vol. 2, pp. 1-6, 2010.
[https://doi.org/10.2147/OAEM.S8510]

-
Y. J. Park, K. J. Song, K. J. Hong, J. H. Park, T. H. Kim, and Y. S. Kim, “The Impact of the COVID-19 Outbreak on Emergency Medical Service: An Analysis of Patient Transportations and Time Intervals,” Journal of Korean Medical Science, Vol. 38, No. 42, 2023.
[https://doi.org/10.3346/jkms.2023.38.e317]

-
T. Satty, S. Ramgopal, J. Elmer, V. N. Mosesso, and C. Martin-Gill, “EMS Responses and Non-Transports During the COVID-19 Pandemic,” American Journal of Emergency Medicine, Vol. 42, pp. 1-8, 2021.
[https://doi.org/10.1016/j.ajem.2020.12.078]

- The Associated Press. Many Hospitals with No Beds Left Are Forced to Send COVID Patients to Cities Far Away [Internet]. Available: https://www.npr.org/2021/08/19/1029378744/hospital-beds-shortage-covid-coronavirus-states, .
-
D. J. Prezant, E. A. Lancet, R. Zeig-Owens, P. H. Lai, D. Appel, M. P. Webber, J. Braun, ... and M. D. Weiden, “System Impacts of the COVID-19 Pandemic on New York City’s Emergency Medical Services,” Journal of the American College of Emergency Physicians Open, Vol. 1, No. 6, pp. 1205-1213, 2020.
[https://doi.org/10.1002/emp2.12301]

- B. Podsiadlo. Pandemic Threatens Future of Emergency Medical Services [Internet]. Available: http://petrieflom.law.harvard.edu/2021/03/17/pandemic-threatens-future-emergency-medical-services/, .
- Center for Public Safety Management. The Impact of COVID-19 on Local Emergency Medical Services Providers [Internet]. Available: https://cpsm.us/the-impact-of-covid-19-on-local-emergency-medical-services-providers/, .
-
G. McDarby, R. Seifeldin, Y. Zhang, S. Mustafa, M. Petrova, G. Schmets, ... and S. Saikat, “A Synthesis of Concepts of Resilience to Inform Operationalization of Health Systems Resilience in Recovery from Disruptive Public Health Events Including COVID-19,” Frontiers in Public Health, Vol. 11, 2023.
[https://doi.org/10.3389/fpubh.2023.1105537]

-
S. Witter, S. Thomas, S. M. Topp, E. Barasa, M. Chopra, D. Cobos, ... and A. Ager, “Health System Resilience: A Critical Review and Reconceptualisation,” The Lancet Global Health, Vol. 11, No. 9, pp. e1454-e1458, 2023.
[https://doi.org/10.1016/S2214-109X(23)00279-6]

-
D. Al Asfoor, C. Tabche, M. Al-Zadjali, A. Mataria, S. Saikat, and S. Rawaf, “Concept Analysis of Health System Resilience,” Health Research Policy and Systems, Vol. 22, No. 1, 2024.
[https://doi.org/10.1186/s12961-024-01114-w]

- OECD. Health System Resilience [Internet]. Available: https://www.oecd.org/en/topics/health-system-resilience.html, .
- S. Thomas, A. Sagan, J. Larkin, J. Cylus, J. Figueras, and M. Karanikolos, “Strengthening Health Systems Resilience: Key Concepts and Strategies,” European Observatory on Health Systems and Policies, No. 36, 2020.
-
D. D. Saulnier, A. Duchenko, S. Ottilie-Kovelman, F. Tediosi, and K. Blanchet, “Re-Evaluating Our Knowledge of Health System Resilience during COVID-19: Lessons from the First Two Years of the Pandemic,” International Journal of Health Policy and Management, Vol. 12, No. 1, 6659, 2023.
[https://doi.org/10.34172/ijhpm.2022.6659]

-
M. Iflaifel, R. H. Lim, K. Ryan, and C. Crowley, “Resilient Health Care: A Systematic Review of Conceptualisations, Study Methods and Factors That Develop Resilience,” BMC Health Services Research, Vol. 20, 324, April 2020.
[https://doi.org/10.1186/s12913-020-05208-3]

-
S. M. Dsouza, A. Katyal, S. Kalaskar, M. Kabeer, L. Rewaria, S. Satyanarayana, ... and M. Chokshi, “A Scoping Review of Health Systems Resilience Assessment Frameworks,” PLoS Global Public Health, Vol. 4, No. 9, e0003658, September 2024.
[https://doi.org/10.1371/journal.pgph.0003658]

저자소개

2018년:광운대학교 환경대학원(재난안전관리 석사)
2024년:목원대학교 대학원(사회안전학 박사)
2018년~2020년: 국립재난안전연구원 안전연구실 연구원
2020년~2022년: ㈜인포쉐어 기업부설연구소 책임연구원
2022년~2025년: 경상남도의회 기획행정전문위원실 정책지원관
2025년~현 재: 충남연구원 재난안전연구센터 초빙책임연구원
2025년~현 재: 재난안전보안 ISO/TC 292, TC 272 전문위원회 위원, 남해군 재해영향평가 심의위원 등
※관심분야:재난관리, 사회안전, 인공지능, 빅데이터, 정책개발